頸動脈ステント術は頸動脈が狭くなる病気(頚動脈狭窄症)に対して行われる手術の事で、日本では2008年4月より保険を使っての治療が行われるようになりました。
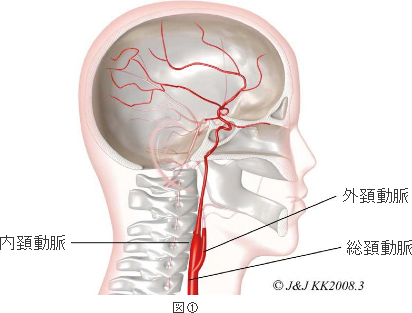
頚動脈は、まず大動脈から枝分かれして総頚動脈となり、頸部で内頚動脈と外頚動脈に分離しており、頸部の皮膚の上からその拍動を触ることが出来ます。(図①)
内頚動脈は、主に脳を栄養しており、外頚動脈は主に顔面や頭皮を栄養しています。
人は誰でも年齢を重ねると、動脈硬化が進行してきます。高血圧、高コレステロール血症、糖尿病などがあると更に動脈硬化は進みやすくなります。そして動脈硬化が総頚動脈や内頚動脈に起こると、血管がだんだん狭くなってきます。これを頚動脈狭窄症と言います。
この狭窄が強くなると、脳への血流が低下したり、狭窄部分で血流が渦を巻くことによって出来た小さな血のかたまりが飛んでいって脳の血管に詰まることなどによって脳梗塞が生じやすくなります。(血液は流れが悪くなってよどみが出来ると固まってきます。)
脳梗塞を起こすと起こした脳と反対側の手足の麻痺や、言語障害が出ます。また頸動脈狭窄症で起こる症状に一過性黒内障というものが有ります。
片側の目の視力障害が急速に起こって真っ暗になり、普通10分以内で回復するものを言います。
内頚動脈狭窄症に対しての手術は、狭窄が原因となって起こるこの様な脳梗塞や黒内障を予防する目的で行います。
内頚動脈狭窄症に対する外科的治療としては動脈を切開して血管の中の動脈硬化の部分をきれいに剥離してくる「内頸動脈内膜剥離術(CEA)」と血管の中から金属の筒を内張りのように留置して、押し広げる「頚動脈ステント留置術(CAS)」の両者があります。
過去に、頚動脈が狭くなっているのと同側の脳梗塞(一過性の場合も含む)を発症したことがある場合には70%、起こしたことが無い場合には60%以上の狭窄率が有る場合には内服のみで治療した場合よりも、外科的な治療を行った方が脳梗塞の再発予防の効果が高いと報告されており、この様な場合には脳梗塞再発予防の目的で外科的治療を考慮します。
ステント術は局所麻酔(歯を抜くときの麻酔)でも出来る事から、患者様の体への負担が少ない為、患者様からは選択されやすいのですが、現在の所ステントの適応症例は、内膜剥離術を行うに当たって危険性が高い若しくは難しいと思われる患者様のみに適応が限られています。
具体的には
- 心臓の病気がある。
- 重篤な肺の病気がある。
- 80歳以上の高齢である。
- 以前同じ場所の内膜剥離術を行っている。
等の場合には内膜剥離術とステント術の成績が変わらないと言われていますので、ステント術を選択することが出来ます。これらの条件が無い患者様に関してはまだ内膜剥離術とステント術が同等という報告は出ていませんので内膜剥離術が第一選択となります。
実際のステント術はまず、足の付け根の動脈に針を刺してカテーテル(管)をいれ、頸動脈まで上げます。
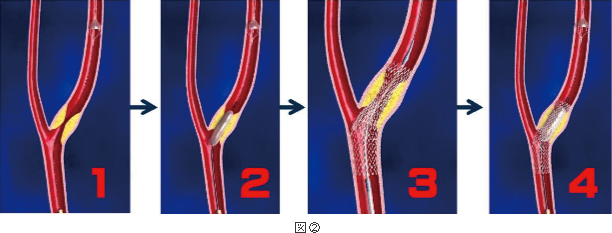
ステントを置いた場合には血管の壁の中にある動脈硬化のかす(デブリス)が血管の中に出てきますので、それが頭に流れていって脳梗塞を起こさないようにかすをこし取る為に狭窄部よりも先の方に細かい穴の空いた傘(アンギオシール)(図 ②-1)をまず置きます。
次に細めの風船(バルーン)で狭窄部を軽く広げた後に(図 ②-2)、ステント(プリサイス)(図 ②-3)を狭窄の有る部分を含むように留置します。
先ほどの風船よりも太い風船でステントを血管の壁に押しつけて密着させ(図 ②-4)、開いていた傘を回収して手術を終わります。
手術に伴う合併症としては、血管の壁の中の動脈硬化のかすが脳へ飛んでいったり、傘が目詰まりを起こしたりする事による脳梗塞や、血管が狭かった事により悪かった血流が突然良くなる事から起こす脳出血などの危険性が有ります。
図提供 ジョンソン・エンド・ジョンソン